É uma doença grave, que também afeta os humanos. Saiba tudo sobre a leishmaniose canina.
Também conhecida como calazar, a leishmaniose é uma infecção, causada por protozoários do gênero Leishmania, que acomete cães, roedores e gatos (mais raramente). Em meios urbanos, os cães são considerados os principais reservatórios da doença, que também pode ser transmitida para os humanos.
Três espécies do gênero já foram catalogadas no Brasil: o L. braziliensis, com distribuição em todo o país, o L. amazonensis e o L. guyanensis, encontrados na Amazônia. A região Sul do país é a menos afetada pela doença.
A forma mais frequente de transmissão da leishmaniose é através de mosquitos flebotomíneos – no Brasil, o vetor mais comum é o mosquito-palha, nome popular do Lutzomyia longipalpis, um inseto hematófago que se distribui do sul dos EUA ao norte da Argentina.
A leishmaniose canina é uma doença infecciosa parasitária que afeta tanto cães quanto humanos, afetando e comprometendo o sistema imunológico. Ela não é contagiosa por contato social, mas é bastante grave: no país e no mundo, está classificada entre as seis doenças parasitárias mais letais.
Entre humanos
Não existem estatísticas sobre casos de leishmaniose canina, mas a Organização Mundial da Saúde trata a doença como uma endemia, relativamente comum em regiões tropicais e temperadas. Estima-se que haja 500 mil humanos infectados com o protozoário.
Diversos estudos apontam que a incidência de leishmaniose vem aumentando. A doença tem ampla distribuição na Europa, Ásia, norte da África e América. Na América Latina, o chamado “calazar neotropical” já foi identificado em 12 países. O Brasil concentra 90% desses casos, em maioria na região Nordeste, de acordo com dados do Ministério da Saúde.
Até a década de 1990, 90% dos casos registrados no país estavam restritos à região Nordeste. Desde então, a leishmaniose tem se tornado mais frequente nas regiões Norte, Sudeste e Centro-Oeste. Já foram registrados surtos no Rio de Janeiro (RJ), Belo Horizonte (MG), Araçatuba (SP), Santarém (PA) e Corumbá (MS), além de casos mais ou menos isolados em diversas localidades.

A leishmaniose era conhecida como uma doença de relevo acidentado e clima seco, mais frequente em regiões elevadas e com médias baixas de precipitação pluviométrica (inferiores a 800 mm anuais).
Ao que tudo indica, no entanto, o protozoário está adaptando-se a outras condições climáticas. A leishmaniose vem sendo registrada em regiões litorâneas e em grandes centros urbanos (quase sempre em áreas periféricas). É muito provável que o aquecimento global esteja contribuindo para a adaptação dos mosquitos.
No Brasil, mais da metade dos diagnósticos (51,4%) é feita em crianças, o que parece indicar que o protozoário da leishmaniose tem maior dificuldade em infectar e manifestar-se em pessoas com o sistema imunológico desenvolvido.
O ciclo do mosquito
O mosquito-palha é um inseto díptero que vive em matas fechadas, como é o caso da floresta Amazônica e da mata Atlântica, além de campos e cerrados densos. Ele pode ser reconhecido pela cor amarelada, pernas e asas muito longas.
As larvas do mosquito-palha permanecem no solo (onde os ovos são depositados), sempre em substratos úmidos e com alto teor de matéria orgânica. Muito vorazes, as larvas se desenvolvem em 20 a 30 dias, transformando-se em pupas.
Em um meio favorável, o período pupal tem em média duas semanas – o desenvolvimento do ovo ao adulto ocorre em até 50 dias, de acordo com as condições de temperatura e umidade. Os adultos são fitófagos (alimentam-se de vegetais), mas, antes da postura dos ovos, as fêmeas precisam de sangue (de mamíferos e aves).
É na época da postura dos ovos que pode ocorrer a transmissão da leishmaniose. As fêmeas do mosquito-palha, ao picarem os animais, inoculam os protozoários causadores da doença. Um inseto adulto vive até 20 dias.
Causas e sintomas da leishmaniose canina
A leishmaniose é uma zoonose, isto é, uma doença que pode afetar diversas espécies animais – entre elas, humanos, cães e até mesmo gatos. Mais raramente, a doença pode ser transmitida em transfusões de sangue e em relações sexuais.
A doença apresenta um curso lento, fato que dificulta o diagnóstico. Muitos cães podem estar infectados e não apresentarem nenhum sinal externo da leishmaniose. Mesmo nos casos assintomáticos, no entanto, a leishmaniose pode ser fatal.
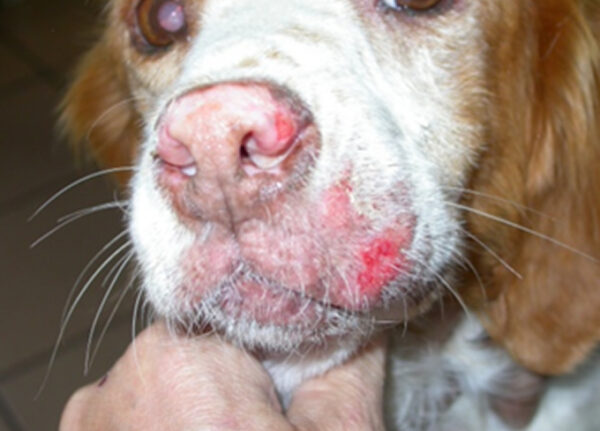
Levantamentos feitos na Europa indicam que entre 40% e 60% dos casos de leishmaniose canina são assintomáticos. Quando surgem, os sinais são bastante variáveis de caso a caso. Nos cachorros, a leishmaniose pode se manifestar de duas formas:
- cutânea – surgem descamações na pele, seguidas de lesões e úlceras. Os animais apresentam falta de apetite e a consequente perda de peso, lesões oculares, atrofia muscular e crescimento exagerado das garras;
- visceral – em estágios avançados, a leishmaniose se manifesta principalmente através de disfunções nos rins, fígado e baço. A partir dos primeiros problemas nos órgãos abdominais, a doença avança rapidamente e leva o animal afetado à morte.

O crescimento excessivo das unhas é um dos sinais mais comuns. O aumento do tamanho é flagrante e as garras se encurvam, podendo inclusive ferir os dedos. Os coxins plantares também ficam mais rugosos e grossos, podendo apresentar rachaduras.
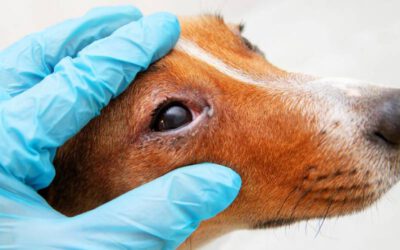
As lesões na pele costumam aparecer na cabeça, principalmente nas orelhas. Nos casos mais avançados, as úlceras, que parecem nunca cicatrizar, também são responsáveis pela queda localizada de pelos.
A forma cutânea é mais frequentemente identificada em humanos, enquanto a visceral é comum principalmente entre os cães. As pesquisas, no entanto, são ainda incipientes e, por isso, os especialistas entendem que a leishmaniose cutânea canina é negligenciada e subnotificada.
O diagnóstico só pode ser obtido através de exames clínicos e laboratoriais. Em função da variedade dos sintomas, é importante levar os cachorros para consultas regulares com o veterinário. Em animais de médio e grande porte, os primeiros sinais podem levar até sete anos para se manifestar.
Casos muito graves de leishmaniose canina visceral apresentam sinais mais sensíveis. Os gânglios linfáticos ficam inflamados, formando nódulos e caroços pelos corpo, especialmente na virilha – são as chamadas ínguas.
Os cachorros também podem apresentar febre, vômitos e diarreias, sangue nas fezes, hemorragias nasais e anemia, especialmente nos casos em que a medula óssea é afetada e há redução na produção de glóbulos vermelhos.
Na fase assintomática, os cachorros tendem a ser mais suscetíveis a inflamações e infecções. À medida que o sistema imunológico é comprometido pelos protozoários, as doenças oportunistas passam a ser cada vez mais frequentes.
A prevenção da leishmaniose canina
A maior incidência da leishmaniose canina é registrada entre cães abandonados (animais de rua), semidomiciliados (que vivem com uma família, mas podem circular livremente nas ruas sem supervisão humana) e também entre os que vivem permanentemente em ambientes externos.
O mosquito-palha, vetor da doença, deixa os abrigos e apresenta maior atividade nos períodos mais frescos do dia, a partir do anoitecer. Em áreas endêmicas, os passeios diários no final da tarde e à noite devem ser evitados.
As larvas do mosquito-palha se alimentam de matéria orgânica: folhas e frutos de árvores, vegetais em decomposição, fezes e lixo doméstico (especialmente restos de comida). É necessário que o lixo seja bem acondicionado antes do descarte e que as autoridades ampliem o alcance da coleta nos núcleos urbanos.
Vale lembrar que o cachorro, assim como os humanos, não é o vetor da doença, tarefa que cabe ao inseto, que distribui ovos com as suas picadas. A leishmaniose não tem cura: uma vez infectado, o paciente fica submetido a tratamento médico pelo restante da vida.
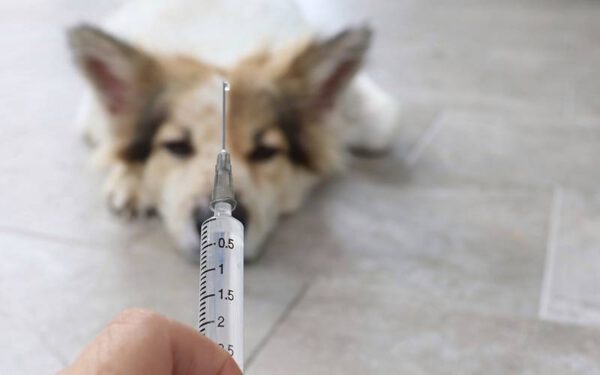
Os cachorros podem tomar uma vacina específica contra a doença, que pode ser aplicada tanto em filhotes quanto em adultos. Ela é ministrada em três doses, com intervalos de 21 dias entre elas, e renovada anualmente.
Antes de receber a vacinação, no entanto, é preciso que um profissional realize exames sorológicos. A imunização só é possível para os cães soronegativos. A eficiência atinge 90% e pode ser ampliada com o uso de repelentes (pipetas ou coleiras).
A vacinação é recomendada em regiões endêmicas, tanto para cães moradores, quanto visitantes. A imunização surge duas semanas depois da primeira dose, mas só é completa nos cães que receberam o ciclo vacinal completo.
No Brasil, não existem campanhas públicas para a vacinação contra a leishmaniose canina: cabe aos tutores arcar com o custo da prevenção. Entre os pets vacinados, podem ocorrer efeitos colaterais leves, como inchaço no local da aplicação.
Em alguns casos bastante raros, já foram identificados alguns efeitos mais notáveis, como perda de pelos, alteração na cor da pelagem, dor local, febre, prostração, vômitos e diarreias. Os tutores precisam ficam atentos e contar com a orientação médica.
Diagnóstico e tratamento da leishmaniose canina
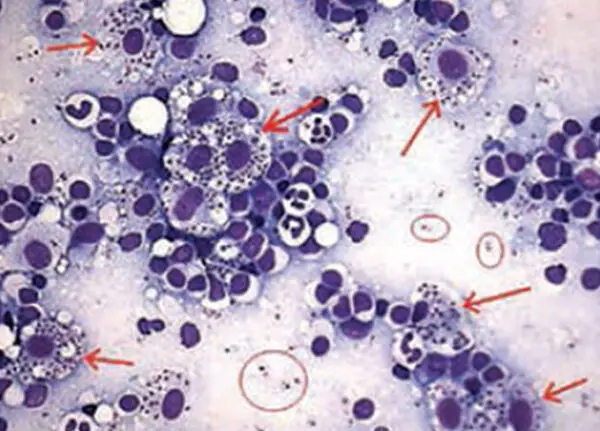
Apenas um veterinário é capaz de diagnosticar a leishmaniose canina. A identificação da doença é feita com o suporte de exames de sangue, tais como reação de imunofluorescência indireta (RIFI) e análise da proteína C reativa (PCR), cujos níveis indicam infecções e respostas inflamatórias.
Uma vez confirmado o diagnóstico, o tratamento deve ser feito por toda a vida. Ainda não há cura para a leishmaniose canina, mas ela pode ser estabilizada com medicamentos específicos. Além do acompanhamento veterinário, os tutores também precisam ficar atentos, porque podem ocorrer recaídas.
A eutanásia dos cães infectados já foi considerada eficaz para o controle da zoonose. Atualmente, no entanto, o abate é considerado eficaz em casos de surtos localizados, mas não surte efeitos em regiões onde a leishmaniose é endêmica. Além disso, há muita resistência ao sacrifício dos animais.
No Brasil, nunca foi estabelecida uma legislação específica para o controle da leishmaniose canina, mas, no período Pós-Guerra (segunda metade da década de 1940), os EUA a maioria dos países da Europa e do Oriente Médio impuseram a eutanásia como medida profilática oficial.
Nos anos seguintes, surgiram as primeiras drogas capazes de combater os protozoários do gênero Leishmania, mas eram contraindicados para uso em cachorros (nos EUA, um decreto de 1953 chegou a proibir o tratamento).
A justificativa era que os fármacos usados para controlar a leishmaniose poderiam tornar os protozoários mais resistentes, o que dificultaria o tratamento em seres humanos afetados. A situação durou até poucos anos atrás.
Em 2018, surgiu o primeiro medicamento para combater a leishmaniose canina: a miltefosina. A droga tinha sido desenvolvida nos EUA, nos anos 1980, em investigações para tratamentos de alguns tipos de câncer.
A miltefosina, no entanto, não revelou respostas promissoras na redução de neoplasias. Em 2002, ela começou a ser usada experimentalmente, na Índia, no tratamento da leishmaniose e de algumas amebas de vida livre, como a Naegleria fowleri, responsável por alguns tipos de meningoencefalite em cachorros e humanos.
Em 2018, a Agência Nacional de Vigilância Sanitária aprovou o uso da miltefosina exclusivamente no tratamento da leishmaniose canina, em suas formas cutânea e visceral. A droga é administrada com antifúngicos e antibióticos, de acordo com as condições de cada paciente.
O custo do tratamento pode chegar a R$ 1.000 na fase aguda, de acordo com a dosagem necessária para estabilizar a leishmaniose canina. A miltefosina foi incluída na relação de medicamentos essenciais da Organização Mundial da Saúde, uma vez que o combate da doença nos cães reduz os casos também em humanos.